鼻肠管改善人工气道患者营养状况和长期预后的价值
汪兴玲 孔晓红 黄宝琴 钟友娣
广东省肇庆市第二人民医院营养科,广东肇庆 526060
[摘要]目的 探讨置入鼻肠管联合营养泵输注营养液改善人工气道患者营养状况的效果和长期预后的价值。方法 选取我院2018年1月1日~2020年3月31日收治的100例人工气道患者作为研究对象,按照随机抽样的方法分为观察组(50例)与对照组(50例)。观察组采用床边徒手置入鼻肠管,均在X线下定位到达幽门后(十二指肠或空肠上段)。对照组置入鼻胃管。两组患者均采用营养泵经喂养管输注营养液进行营养治疗30 d。比较两组患者血清清蛋白(ALB)、体重指数(BMI)、三头肌皮褶厚度(TSF)、机械通气持续时间、吸入性肺炎发生率、撤机率、气管切开后成功封管率、胃肠不耐受。结果 观察组ALB、BMI、TSF、撤机率、气管切开后成功封管率高于对照组,差异有统计学意义(P<0.05)。观察组机械通气持续时间短于对照组,吸入性肺炎发生率、胃肠不耐受率低于对照组,差异有统计学意义(P<0.05)。结论 床边徒手鼻肠管置入联合营养泵输注能改善人工气道患者的营养状况,缩短机械通气时间,降低吸入性肺炎发生率,提升撤机率和气切后气管封管率,改善胃肠耐受性,能一定程度改善人工气道患者的长期预后。
[关键词]人工气道患者;机械通气;危重症;鼻肠管;营养泵输注;吸入性肺炎;胃肠不耐受性;预后
人工气道患者的综合管理是现代医疗关注的热点,而长期机械通气的患者处在应激状态下,容易出现营养不良、免疫力低下,发生呼吸机相关性肺炎[1],导致脱机困难。同时气管导管的应用,影响患者经口进食,需要选择不同的营养方式来管理患者的营养治疗。肠外营养(PN)虽能直接提供机体所需的糖、脂肪、氨基酸、微量元素等,但其输注时的扩容作用,容易诱发或加重心力衰竭,尤其对需要限制液体入量的患者更为不利。同时PN时患者胃肠道缺乏食物的有效刺激,肠黏膜上皮易发生萎缩[2]和绒毛显著下降,加上合并感染后使用广谱抗生素进一步破坏肠道固有菌群[3],进一步破坏胃肠道的机械屏障和免疫屏障,而胃肠道作为人体最大的“细菌储存库”和“内毒素库”[4],一旦内存的细菌和毒素移位入血,极易发生肠源性感染、败血症,导致多脏器功能衰竭[5],影响危重症患者的预后。鉴于PN的局限性,2016版成人危重症患者营养支持治疗实施与评价指南[6]推荐危重症患者早期肠内营养(EEN)治疗。而短期(4~6周)的肠内营养(EN)临床上常通过置入鼻胃管或鼻肠管的途径来进行[7]。人工气道的患者因长期卧床,容易发生胃食道反流,随着胃管置入,食管下端括约肌长期关闭不完全,更加重这类患者的反流。鉴于人工气道患者普遍存在显性和隐性的误吸,在实施EN治疗时预防和减少显性和隐性误吸尤为重要。2018年欧洲重症营养指南[8]强力推荐:经胃喂养不耐受且使用促动力药无效的患者,应实施幽门后喂养途径,如鼻肠管等。为此,我院引进置入鼻肠管来输注营养液对人工气道患者进行营养治疗,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2018年1月1日~2020年3月31日收治的100例人工气道患者作为研究对象,按照随机抽样法分为观察组与对照组各50例。纳入标准:①年龄>18岁,营养治疗时间>30 d;②有EN适应证;③有人工气道行辅助通气(气管插管或气管切开)患者;④血流动力学稳定者,即平均动脉压>65 mmHg(1 mmHg=0.133 kPa),血乳酸(Lac)<4 mmol/L且血管活性药物逐渐减量,即去甲肾上腺素<0.2μg/(min·kg)。排除标准:①食管静脉曲张、食管出血、肠道吸收障碍、肠梗阻、急腹症患者;②存在明确EN禁忌证患者;③治疗途中意外死亡或转院等临床资料不全患者。观察组疾病种类:呼吸系统23例,神经系统18例,脓毒症5例,其他4例;气管插管50例,气管切开18例。对照组疾病种类:呼吸系统22例,神经系统19例,脓毒症4例,其他5例;气管插管50例,气管切开18例。两组年龄、急性生理与慢性健康评估(APACHEⅡ)评分、营养风险筛查(NRS)2002评分、第1天血清清蛋白(ALB)、体重指数(BMI)、三头肌皮褶厚度(TSF)等一般资料比较,差异无统计学意义(P>0.05)(表1),具有可比性。
表1 两组一般资料的比较

.jpg)
1.2 方法
1.2.1 治疗方法 两组均依据原发病特征进行相应的专科治疗。两组均采用营养泵经喂养管输注营养液营养治疗30 d,两组均给予等氮等热量。目标热量和蛋白质计算分别用以下公式:标准体重(kg)=[身高(cm)-100]×0.9[9]。热量=标准体重×(25~30)×4.18(kJ)/d。蛋白质=(1.2~2.0)g/d×标准体重。
1.2.2 两组置管的类别和方式 对照组留置常规胃管,胃管留置长度控制为40~60 cm,均行徒手操作,经鼻、咽、喉、食道、胃置入,通过胃管留置在外的那端放入水中看有无气泡溢出,回抽胃液测pH值(pH<7),听诊听到“气过水声”来确定胃管已经置入胃内。
观察组在床旁徒手留置鼻肠管,鼻肠管选用浙江简成医疗有限公司生产的NT111-12FR鼻空肠管,官腔容积5.8 ml,内径2.3 mm,外径4.1 mm,长度1400 mm。鼻肠管置管流程:①操作前3~5 min给予10 mg甲氧氯普胺静脉推注;将床头抬高30°~45°,患者取右侧卧位或平卧位(依据病情允许选择体位),并将鼻空肠管用等渗盐水浸泡;测量患者发际到剑突下的高度作为进入胃内深度参考(45~60 cm),标识此长度。②经鼻将鼻肠管置入到已经标识的长度处时经鼻肠管快速注气200 ml,并听诊到“气过水声”,确定鼻肠管已置入胃腔中。可用注射器经鼻肠管抽吸,抽吸液使用pH试纸测试,为酸性液体进一步确定在胃内。此时右手握住鼻肠管的手法改变为“执笔式”,随着患者呼吸运动,可以见到鼻肠管随着胃蠕动逐渐缓慢沿着胃壁往下滑动,此时可以维持执笔式姿势使得鼻肠管存在少许弯曲张力,并由胃蠕动的动力牵引前进。若胃蠕动动力不足,可以在右手轻加少许力量,顺着呼吸运动采用下压贴壁方式缓慢推进鼻肠管,一般1~2 cm长度推进,不可用力过大和前进太多,避免鼻肠管碰到胃黏膜皱襞或幽门管折返,鼻肠管进入深度75 cm处,此时大部分患者达到幽门;往鼻肠管注入空气约50 ml进行真空实验,抽到空气证明还在胃内,此时助手应该在右上腹听诊到最响“气过水声”。不加外力继续插管,若出现阻力,可注入空气扩张幽门管,协助鼻肠管通过幽门管;直至95 cm时再次注入空气50 ml进行真空实验,此时如抽取不到10 ml空气时可以证实已经到达幽门后;此时助手应该在中腹部听诊到最响“气过水声”。直至105~110 cm再次真空试验,抽不到空气就已经到达空肠,回抽肠液测pH值,>7证实达到空肠,再次注入空气20 ml,此时助手应该在左腹部听诊最响“气过水声”。此时也可向管道注水20~30 ml,回抽液体少于5 ml,就能判断鼻肠管进入空肠。助手协助鼻肠管在鼻翼区用工型胶布固定,拔出导丝看导丝有无折痕,摄X光片确定鼻肠管在幽门后,即可肯定插管成功。
1.2.3 鼻肠管置入操作注意事项 插管时若是鼻端有阻力,检查鼻中隔有无偏曲,避开鼻中隔偏曲鼻孔。若是清醒患者,发现鼻腔不适,可在鼻腔内涂抹利多卡因舒缓。在十二指肠D1~D2段发生阻力,可缓慢注入空气50 ml缓解。在十二指肠空肠曲出现阻力可回撤部分导丝(约5 cm),边注入空气或水边送管,力量不要太大,1~2 cm送管,避免鼻肠管头端打折。
1.2.4 鼻肠管日常维护 在每次喂养前查看刻度记录,判断管道是否在合适位置。喂养或用药前后均需使用20 ml生理盐水或温开水进行冲洗。所有患者均使用专用的EN液通过营养泵匀速滴注,每4 h额外进行一次管道冲洗。口服药物应充分碾磨,并水化后用纱布过滤出块状,药液与营养液分开从鼻肠管推注。
1.2.5 鼻肠管堵管处理 禁止用力推注冲洗鼻肠管,可接三通开关,取20 ml注射器两支,分别抽取生理盐水15 ml和5%碳酸氢钠5 ml,将两支注射器分别连接三通开关的另外两个接头,调节三通开关方向,使一支注射器与鼻肠管不通,另一支注射器与鼻肠管相通,抽吸与鼻肠管相通的这支注射器,使得鼻肠管内形成负压后,关闭此支注射器的三通开关,开放另一支注射器的开关,使得另一支注射器与鼻肠管相通,此时鼻肠管内已经形成的负压将吸取冲洗液进入内腔,再关闭三通开关。20 min后重复抽成负压,再开通三通开关,使得鼻肠管被碳酸氢钠溶液反复冲洗,直至除去内腔附着物,解除梗阻。
1.2.6 两组营养治疗中的护理 输注初期速率可保持20~40 ml/h,随后逐渐提升速率至80~120 ml/h。①床头高位30°~45°;②观察有无腹胀、呕吐、腹泻、反流、误吸;③EN营养液浓度开始应由低到高;④在喂养管末端夹加热器以维持营养液温度;⑤最初从目标热量的1/4,逐渐递增直至最大耐受热量或目标热量。
1.3 观察指标及评价标准
营养治疗开始后30 d,比较两组患者的ALB、BMI、TSF,机械通气持续时间,吸入性肺炎发生率,气管切开后成功封管率,胃肠道不耐受等指标。①腹胀:腹内压(膀胱压)>20 cmH2O。②反流:指胃或十二指肠内容物反流入食管,口腔内吸出胃内容物。③腹泻:1 d内出现>3次液性肛门排泄物定义为腹泻。④胃肠不耐受:呕吐、反流、腹胀、腹泻总发生率。⑤鼻肠管到达十二指肠或空肠的X线评分标准为:见到“C”形,得1分;“C”形高度为1~2个椎体,得2分;管头位于胃轮廓之外,得3分;“C”形高度>2个椎体,得4分;显示十二指肠空肠曲,得4分。所有得分相加,总分≥5分即判定鼻肠管置管成功。
1.4 统计学方法
采用SPSS 22.0统计学软件进行数据分析,计量资料用均数±标准差(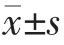 )表示,符合正态分布的两组间比较采用t检验;不符合正态分布的用中位数(四分位间距)[M(Q25,Q75)]表示,比较用非参数检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
)表示,符合正态分布的两组间比较采用t检验;不符合正态分布的用中位数(四分位间距)[M(Q25,Q75)]表示,比较用非参数检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
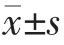 )表示,符合正态分布的两组间比较采用t检验;不符合正态分布的用中位数(四分位间距)[M(Q25,Q75)]表示,比较用非参数检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
)表示,符合正态分布的两组间比较采用t检验;不符合正态分布的用中位数(四分位间距)[M(Q25,Q75)]表示,比较用非参数检验;计数资料采用率表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。2 结果
2.1 两组营养指标、机械通气时间、吸入性肺炎发生率的比较
观察组营养治疗开始后30 d ALB、BMI、TSF高于对照组,差异有统计学意义(P<0.05);观察组患者机械通气时间短于对照组,差异有统计学意义(P<0.05);观察组吸入性肺炎发生率低于对照组,差异有统计学意义(P<0.05)(表2)。
2.2 两组长期预后和胃肠不耐受的比较
观察组30 d内成功撤机率、气管切开后成功封管率高于对照组,差异有统计学意义(P<0.05)。观察组胃肠不耐率低于对照组,差异有统计学意义(P<0.05)。其中,观察组反流、腹胀的比例低于对照组,差异有统计学意义(P<0.05)。观察组呕吐、腹泻的比例低于对照组,但差异无统计学意义(P>0.05)(表3)。
3 讨论
机械通气是抢救危重症患者的重要措施,人工气道患者由于早期炎性因子“风暴”、应激反应导致基础代谢率升高,容易发生营养-能量代谢障碍[10]。同时气管插管或气管切开抑制了患者的咽部运动,使咽喉部的保护性反射消失;加上气管导管气囊充气后会压迫食管上段括约肌,影响食管肌肉完成吞咽动作,从而对食道反流物的清除能力下降;因此机械通气导致患者存在误吸高风险[11]。而且机械通气的患者存在肺顺应性变差和腹内压升高[12];升高的腹内压与EN的喂养不耐受呈显著正相关[13]。若人工气道患者不能及时补充消耗的能量,短时间内会并发负氮平衡,而长期的营养给予不足会发生营养不良。营养不良给患者带来更多的不良预后,如免疫力低下,气道开放时间长,容易并发感染。高感染率使机械通气患者死亡率居高不下[14],为控制感染,不合理使用广谱抗生素,进一步加重患者胃肠功能损害,使营养治疗的预期目标难以实现。如此恶性循环,撤机困难,延长机械通气时间和住院时间,长期预后不良。研究证实机械通气患者EEN优于PN[15]。至于EN的途径,对于高误吸风险的患者,幽门后喂养为强力推荐。研究表明相比于鼻胃管喂养,鼻肠管喂养更能提高患者的营养状况,降低反流发生率[16]。李恺贝[17]报道空肠营养管给予EN可以加快合并低蛋白的全胃切除术后患者营养状态和吻合口瘘患者的恢复。本研究也显示营养状况的改善,带来的效应明显不同于营养不良,如观察组患者机械通气时间短于对照组,吸入性肺炎发生率低于对照组,差异有统计学意义(P<0.05)。观察组机械通气时间缩短,吸入性肺炎发生率降低,是源于误吸发生减少;误吸发生减少源于鼻肠管置入后患者胃食道反流发生减少,本研究结果观察组的反流率为0%,低于对照组,差异有统计学意义(P<0.05)。
表2 两组营养指标、机械通气时间、吸入性肺炎发生率的比较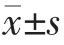
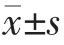
.jpg)
表3 两组30 d内成功撤机率、气切后成功封管率、胃肠不耐受的比较[n(%)]
.jpg)
因应用鼻肠管后降低了吸入性肺炎的发生率,又减少了经胃管喂养方式的胃排空延迟与膳食纤维刺激胃黏膜所导致的营养不耐受症状。通过营养泵输注营养液,自低速开始(初始速度为20~40 ml/h),逐渐增速(80~100 ml/h),营养液直接进入肠道后立即滋养肠道,先养菌后喂人[18],避免肠道黏膜上皮萎缩,减少肠源性感染。EN干预的并发症大大降低,临床更能专注于原发病的治疗,对其尽早转出ICU并康复出院有利[19]。危重症患者转出ICU后疾病由急性期进入稳定期,患者的神经-内分泌系统将发生新的变化,达成新的平衡。此时分解代谢减少,合成代谢增加;此时应该及时跟进补足热量和蛋白质,以提供机体器官脏器修复所需的营养底物,才能有益于改善预后。本研究营养治疗开始后30 d观察组的ALB、BMI、TSF高于对照组,差异有统计学意义(P<0.05)。ALB、BMI、TSF均是评价长期营养状况的指标,而且ALB也是评估预后的常用指标[20]。这3个指标的提升,提示鼻肠管途径能够顺利完成人工气道患者急性疾病过后恢复期的营养治疗目标,从而能改善患者的长期预后。本研究中观察组30 d内成功撤机率、气管切开后成功封管率高于对照组,差异有统计学意义(P<0.05),证实随着营养状况改善和感染并发症的减少,患者的成功撤机率、气管切开后成功封管率增加,长期预后得到改善,与文献报道一致[21]。
胃肠不耐受在机械通气的患者很高,是营养治疗的难题之一。本研究采用鼻肠管联合营养泵输注,容易控制营养液的温度、速度、浓度,严格遵循无菌操作原则,规范护理操作流程,减少人为因素造成的胃肠不耐受,本研究结果显示,观察组胃肠不耐受发生率低于对照组,差异有统计学意义(P<0.05)。证实鼻肠管在空肠或十二指肠内,食物直接进入肠道,减少受污染的概率,肠道并发症少;加之鼻肠管为聚氨酯材料,生物相容性好,管径细,光滑柔软,不易刺激鼻腔咽喉,患者痛苦较轻,提高了患者的舒适度。本研究提示鼻肠管相对于鼻胃管,并不增加人工气道患者呕吐、腹泻的发生,但能减少其反流和腹胀的发生率,提升患者对EN的耐受性。
综上所述,床边徒手鼻肠管置入联合营养泵输注能改善人工气道患者的营养状况,缩短机械通气时间,降低吸入性肺炎的发生率,提升撤机率和气切后气管封管率,改善胃肠耐受性,能在一定程度上改善人工气道患者的长期预后。
[参考文献]
[1]郭燕梅,林雁娟,邵菲,等.三种鼻空肠管置管方法在机械通气患者中的应用研究[J].中华护理杂志,2018,53(5):558-561.
[2]许秀娟,张庚,胡马洪.临床营养支持方式对机械通气效果的影响[J].中华危重病急救医学,2018,30(3):262-265.
[3]韩悦,冷玉鑫,么改琦.抗菌药物对肠道菌群和肠黏膜屏障功能的影响及机制[J].中华危重病急救医学,2017,20(11):1047-1051.
[4]梁立新,吴彦青,郭玉红,等.脓毒症急性胃肠损伤评估的研究进展[J].世界中医药,2017,12(4):741-745.
[5]张安平.肠功能障碍进展[J].创伤外科杂志,2015,17(6):575-578.
[6]Mc Clave SA,Taylor BE,Martindale R G,et al.Guidelines for the provision and assessment of nutrition support therapy in the adult critically ill patient:Society of Critical Care Medicine(SCCM)and American Society for Parenteral and Enteral Nutrition(ASP-EN)[J].JPEN,2016,40(2):159-211.
[7]李萍,文进,聂玉琴.肠外肠内营养序贯疗法对机械通气重症患者的临床效果[J].中国医药导报,2017,14(14):107-110.
[8]Singer P,Blaser AR,Berger MM,et al.ESPEN guideline on clinical nutrition in the intensive care unit[J].Clin Nutr,2019,38(1):48-79.
[9]Graf S,Karsegard VL,Viatte V,et al.Comparison of three indirect calorimetry devices and three methods of gas collection:a prospective observational study[J].Clin Nutr,2013,32(6):1067-1072.
[10]钟春苗,嵇朝晖,戴竹泉,等.早期肠内营养标准化治疗流程管理对ARDS机械通气患者血糖变化及预后的影响[J].中华危重病急救医学,2017,29(12):1133-1137.
[11]张慧慧,赵伟英,王志娟,等.ICU机械通气患者误吸评估方法及风险因素评估的研究进展[J].护理与康复,2017,16(2):130-134.
[12]邓云霞,徐正梅,孙志琴.肠内营养输注速度对呼吸衰竭机械通气病人腹内压和肺顺应性的影响[J].肠外与肠内营养,2016,23(4):254-256.
[13]程伟鹤,刘华平,史冬雷,等.机械通气患者腹内压与肠内营养喂养不耐受的相关性研究[J].中国护理管理,2018,18(3):361-367.
[14]葸英博,李建华,彭冲,等.机械通气患者不同营养方式对感染及免疫功能的影响研究[J].川北医学院学报,2016,31(1):58-62.
[15]纪明锁,任新生,徐杰,等.早期肠内营养治疗对脓毒症病人机械通气脱机的临床观察[J].肠外与肠内营养,2016,23(4):216-219.
[16]邰春,鲁厚清,邵仁德,等.鼻肠管营养在急诊重症病人的临床研究[J].肠外与肠内营养,2020,27(1):46-49.
[17]李恺贝.空肠营养管予以早期肠内营养在全胃切除术后恢复中的疗效分析[D].长沙:湖南师范大学,2019.
[18]安友仲.补不足损有余无监测慎营养——再谈危重症病人的营养治疗[J].肠外与肠内营养,2017,24(3):129-131.
[19]陈娅琼,王一婷.幽门后喂养方式应用于危重患者早期肠内营养对肠内营养耐受性及临床预后的影响[J].中国全科医学,2019,22(S1):61-63.
[20]张正君,方可,李光耀.术前营养状态相关指标与结直肠癌根治术患者预后的关系[J].山东医药,2017,57(30):90-91.
[21]孙玉宝,杜红霞,芦乙滨,等.重症颅脑损伤机械通气中留置鼻肠管行肠内营养的应用价值分析[J].现代诊断与治疗,2019,30(5):769-770.
Value of nasoenteric tube in improving nutritional status and long-term prognosis of patients with artificial airway
WANGXing-ling KONGXiao-hong HUANGBao-qin ZHONGYou-di
Department of Nutrition,the Second People′s Hospital of Zhaoqing,Guangdong Province,Zhaoqing 526060,China
Department of Nutrition,the Second People′s Hospital of Zhaoqing,Guangdong Province,Zhaoqing 526060,China
[Abstract]Objective To investigate the value and long-term prognosis of the patients with artificial airways treated with nasoenteric tube combined with nutrient pump infusion.Methods From January 1st,2018 to March 31st,2020,100 patients with artificial airway were selected as subjects.According to the method of random sampling,they were divided into observation group(50 cases)and control group(50 cases).At the observation group,the nasogastric tube was placed by bedside with bare hands,and all of them were located below the X line to reach the pylorus(duodenum or upper jejunum).The patients in control groups were placed into the nasogastric tube.Both groups were treated with nutrition pump and infusion of nutrient solution through feeding tube for 30 days.Serum albumin(ALB),body mass index(BMI),triceps skin fold thickness(TSF),mechanical ventilation duration,incidence of aspiration pneumonia,withdrawal rate,successful tube sealing rate after tracheotomy,and gastrointestinal intolerance were compared between the two groups.Results The ALB,BMI,TSF,withdrawal rate and the successful sealing rate after tracheotomy in the observation group were higher than those in the control group,and the differences were statistically significant(P<0.05).The duration of mechanical ventilation in observation group was shorter than that in control group,incidence of aspiration pneumonia and gastrointestinal intolerance in the observation group were lower than those in the control group,and the differences were statistically significant(P<0.05).Conclusion The implantation of bare-handed nasoenteric tube and the infusion of nutrition pump can improve the nutritional status of patients with artificial airway,shorten mechanical ventilation,reduce the incidence of aspiration pneumonia,increase removal rate and seal rate of trachea after,and improve gastrointestinal tolerance,it can improve the long-term prognosis of patients with artificial airway to some extent.
[Key words]Artificial airway patients;Mechanical ventilation;Critical care;Nasoenteric tube;Nutrition pump infusion;Inhalation pneumonia;Gastrointestinal intolerance;Prognosis
[中图分类号]R459.3
[文献标识码]A
[文章编号]1674-4721(2020)8(c)-0022-05
[作者简介]汪兴玲(1971-),女,湖北黄冈人,本科,副主任医师,营养科副主任,研究方向:内科学和临床营养学
(收稿日期:2020-04-28)